La storia
Le prime notizie di una seppur primitiva TFD risalgono al 1400 a.C., allorchè Egizi, Greci e Indiani iniziarono ad utilizzare una sostanza fotosensibilizzante e la luce per la cura della psoriasi e della vitiligine.
Nel 1903 il termine “fotodinamica” fu coniato dal Prof. von Tappeiner per descrivere l’effetto citotossico del fotosensibilizzante acridinico, fotoattivato con luce artificiale, su sistemi cellulari in vitro. Nel 1904 von Tappeiner e Jesioneck utilizzarono eosina al 5% e luce visibile per il trattamento di tumori cutanei.
Da allora molte altre esperienze sono state condotte sia con fotosensibilizzanti somministrati per via parenterale che topica.
Oggi grazie alla ricerca di nuove sostanze fotosensibilizzanti topiche e ai dati in letteratura in merito alle percentuali di risposta a lungo termine per i tumori cutanei dopo terapia fotodinamica si è verificato un notevole interesse in campo dermatologico per tale terapia e un suo utilizzo anche in altri quadri cutanei.
Indicazioni
Nel 1999 la TFD è stata approvata dalla FDA per il trattamento delle cheratosi attiniche, del M di Bowen e degli Epiteliomi basocellulari superficiali.
Negli ultimi anni tuttavia il crescente utilizzo di questa metodica ha dimostrato la sua efficacia nel trattamento, oltre che dei tumori cutanei primitivi e secondari non-melanoma, in certe lesioni precancerose, nell’acne, nelle verruche volgari e piane, nei condilomi acuminati. La TFDc è apparsa utile anche in alcuni inestetismi, per il fotoringiovanimento e in alcuni disordini dell’apparato pilosebaceo (Tab 1, 2,3 ).
Tab 1 - TFD IN DERMATOLOGIA ONCOLOGICA
1. Patologie cutanee precancerose:
Cheratosi attinica
Cheilite attinica
Malattia di Bowen
Eritroplasia di Queyrat
Leucoplachia
2. Patologie cutanee oncologiche:
Carcinoma a cellule basali
Carcinoma a cellule squamose
Cheratoacantoma
Metastasi cutanee
M. di Paget extramammario
Sarcoma di Kaposi
Linfomi primitivi cutanei: a cellule T , a cellule B
Tab 2 - TFD IN DERMATOLOGIA CLINICA Psoriasi Sclerodermia localizzata Lichen ruber planus Lichen scleroatrofico Eczema Malattie granulomatose Patologie HPV correlate Ulcere degli arti inferiori Balanopostite plasmoc di Zoon Malattia di Darier M. Di Hailey-Hailey Infezioni da dermatofiti Idrosadenite
Tab 3 - TFD IN DERMATOLOGIA PLASTICA ed ESTETICA Acne Rosacea Dermatite seborroica Dermatite periorale Iperplasia sebacea Nevo sebaceo Cheloidi Fotodanneggiamento cronico o fotoinvecchiamento
TFD E PATOLOGIE DEL FOLLICOLO PILIFERO
Alopecia areata
Ipertricosi ed irsutismo idiopatico
Lichen planus follicolare decalvante
La metodica
La TFDc è una metodica non invasiva che utilizza una sostanza fotosensibilizzante per via topica e una sorgente luminosa allo scopo di indurre l’apoptosi selettiva delle cellule tumorali o comunque atipiche mediante eventi fotofisici, fotochimici e fotobiologici.
Le sostanze utilizzate in ambito dermatologico sono molecole di tipo porfirinico e loro derivati (ad esempio il methyl aminolevulinato e/o l’acido 5-aminolevulinico).
L’utilizzo del methyl aminolevulinato e/o dell’acido 5-aminolevulinico come profarmaco fotosensibilizzante ha dimostrato una sua validità, tanto che oggi la TFDc risulta essere uno dei trattamenti con maggiore profilo di sicurezza e di efficacia.
La sostanza fotosensibilizzante viene applicata in occlusiva per un tempo variabile da 1 fino a 3 o più ore sulla lesione cutanea o sull’area di cute da trattare; il tempo di applicazione varia in relazione al tipo di lesione, alla profondità ed allo spessore della lesione stessa, al grado di danneggiamento dell’epidermide .
Il fotosensibilizzante si concentra selettivamente in molti tumori di origine epiteliale e a livello di numerose lesioni dermatologiche grazie alle caratteristiche metaboliche del tessuto patologico.
All’interno dei mitocondri della cellula alterata la molecola viene rapidamente metabolizzata in protoporfirina IX, che rappresenta il vero fotosensibilizzante (fig 1); la successiva esposizione ad una sorgente luminosa dotata di lunghezza d’onda idonea attiva la sostanza e genera quei fenomeni fotofisici, fotochimici e fotobiologici che portano alla morte per necrosi o per apoptosi (morte cellulare programmata) delle cellule sensibilizzate.
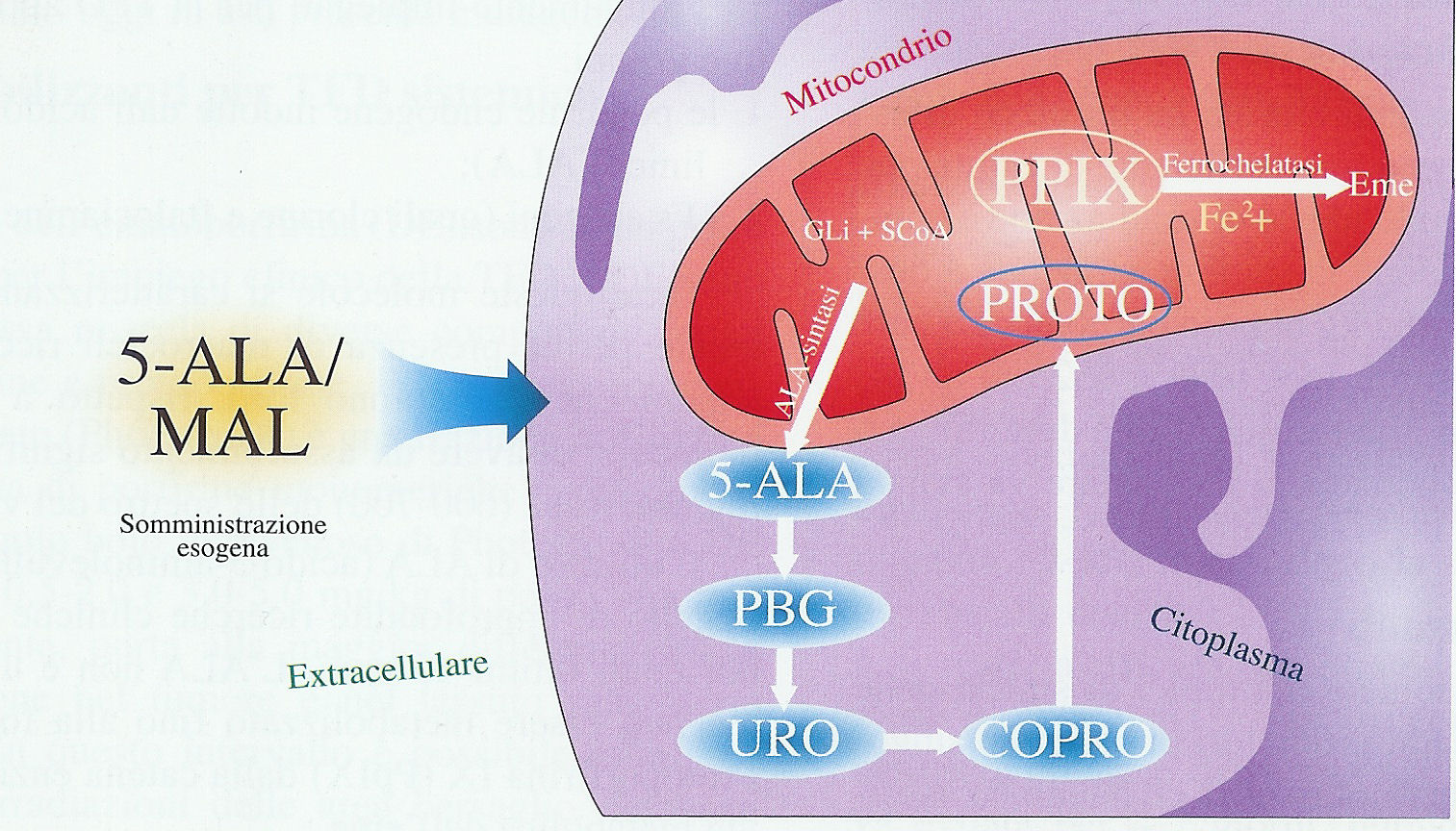
Fig 1 – metabolismo intracellulare del 5ALA
La reazione è limitata al tessuto danneggiato, permettendo in tal modo un trattamento altamente selettivo senza causare fotosensibilità sistemica.
Per la buona riuscita del trattamento è fondamentale la preparazione della lesione: infatti la cute sana circostante, ricoperta da uno strato corneo normale, è poco permeabile alla sostanza fotosensibilizzante applicata, mentre il fotosensibilizzante penetra con facilità attraverso uno strato corneo alterato. L’acido 5 aminolevulinico presenta numerosi picchi di assorbimento, come illustrato in figura 2: fra tutte queste lunghezze d’onda, utilizzabili indifferentemente, per inattivare la sostanza vengono impiegate abitualmente la luce blu (405 nm) e soprattutto la luce rossa 630 nm), che in virtù della maggiore lunghezza d’onda raggiunge una maggiore profondità nella cute (fig 3). Inoltre condizione essenziale perché si possa avere un effetto fotodinamico è la presenza dell’ossigeno.
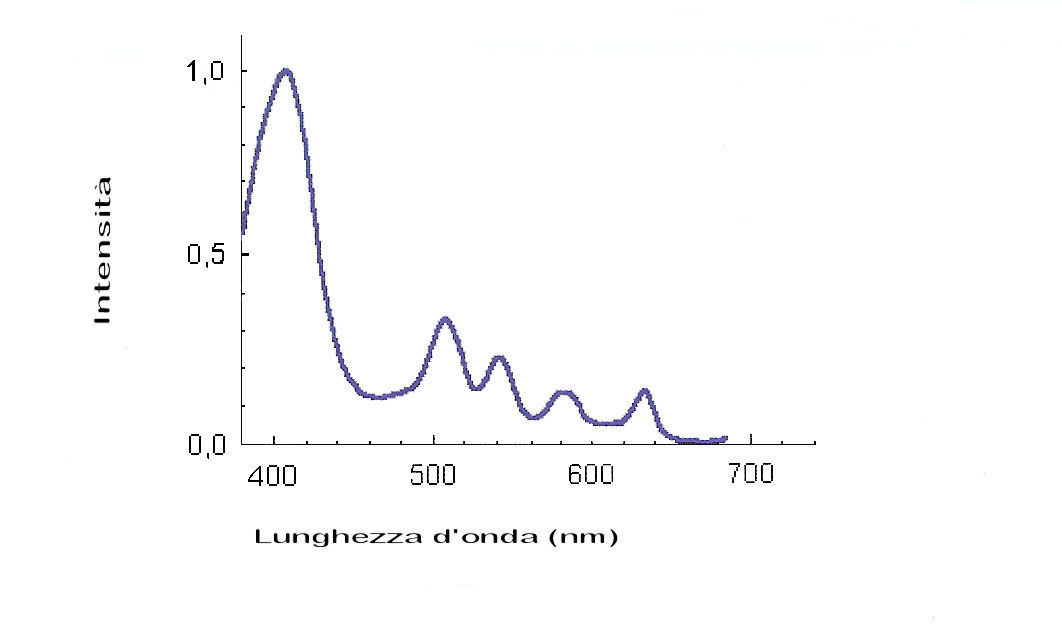 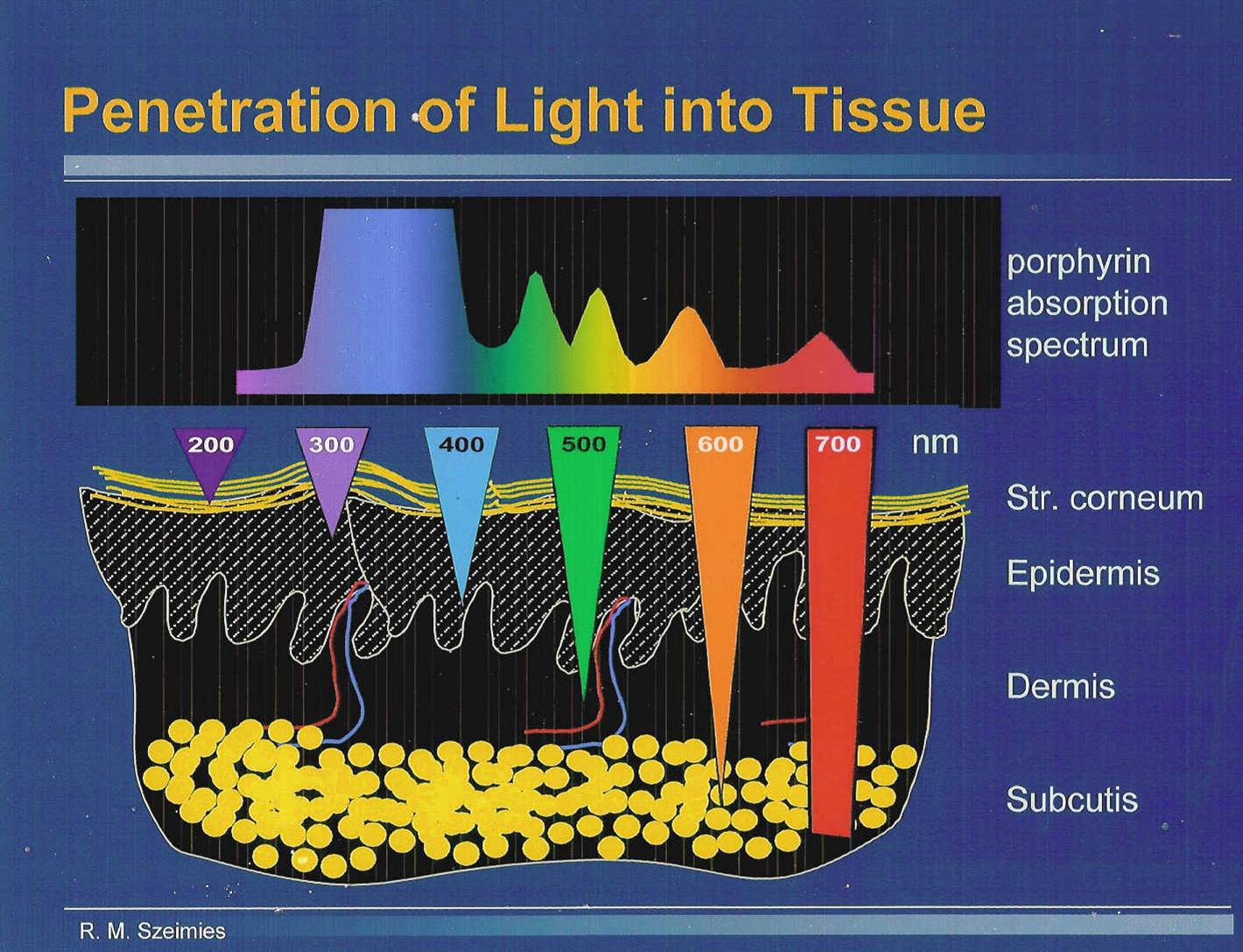
Fig 2-picchi di assorbimento dell’ALA Fig 3-penetrazione della luce nei tessuti
La TFDc agisce secondo 3 fondamentali meccanismi sperimentalmente acclarati:
-
Morte cellulare per apoptosi o per necrosi
-
Danno endoteliale che favorisce la morte cellulare
-
Attivazione delle cellule dendritiche che danno inizio ad un processo di immunomodulazione molto importante per la guarigione completa nei pazienti immunocompromessi (come per esempio i trapiantati renali).
A questi si unisce una stimolazione dei fibroblasti che conduce alla neoformazione di collagene di tipo I.
Fotodiagnosi
L’accumulo di protoporfirina IX nel tessuto può essere evidenziato mediante una sorgente luminosa ad emissione monocromatica nella banda dei 405 nm, che mostrerà una fluorescenza rosa fucsia in corrispondenza della lesione.
Questa diagnosi in fluorescenza viene eseguita allo scopo di localizzare esattamente i limiti della lesione (particolarmente nei tumori cutanei non melanoma) prima e dopo la terapia, e per valutare l’assorbimento del fotosensibilizzante da parte del tessuto. Una volta terminata l’illuminazione con luce rossa, la fotodiagnosi verifica che il fotosensibilizzante sia stato interamente metabolizzato dall’azione della luce.
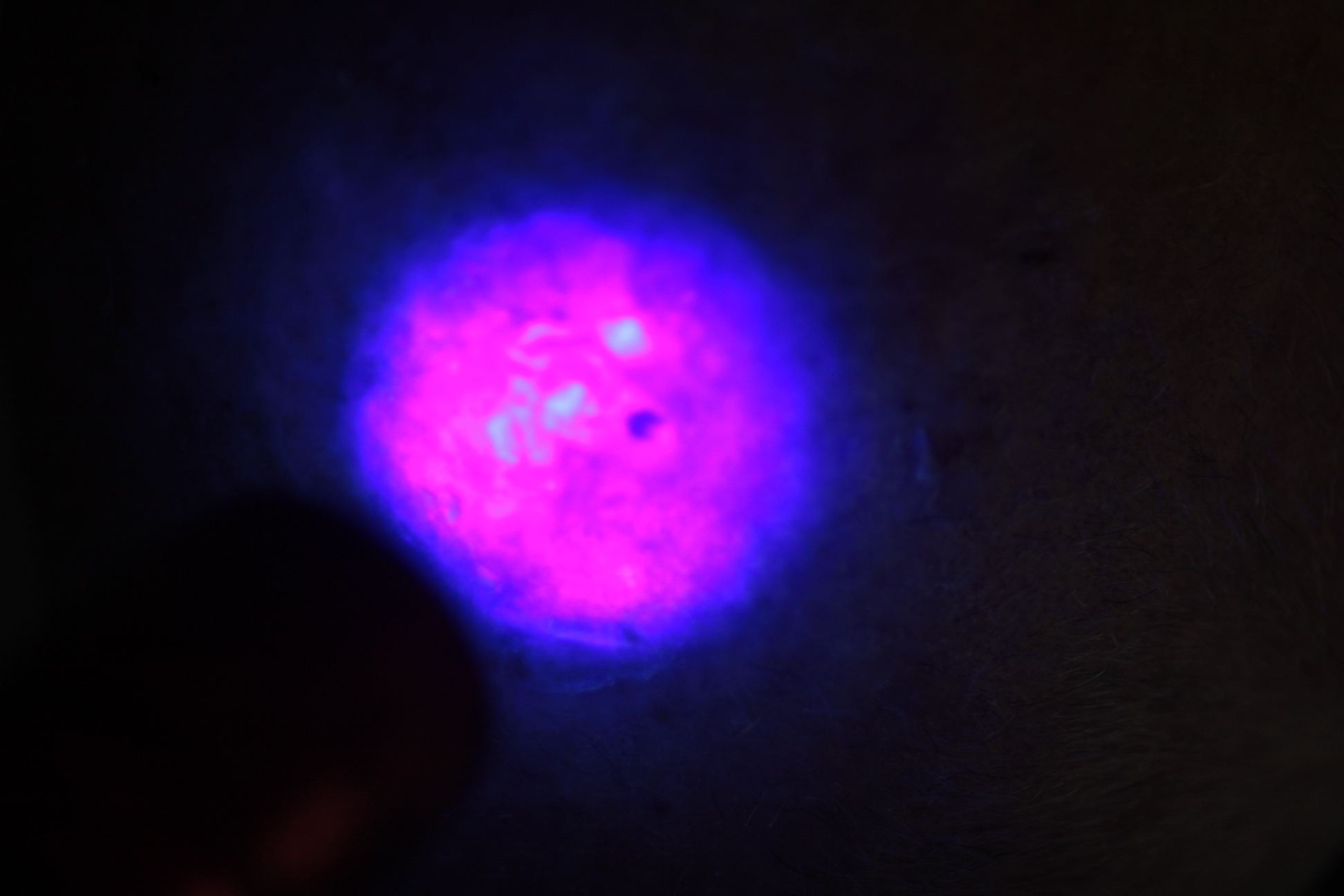
Fig 4 – fotodiagnosi: la fluorescenza fucsia
Trattamento
Durante e/o dopo l’inattivazione del fotosensibilizzante con la luce rossa i pazienti affetti da carcinomi cutanei e/o cheratosi attiniche possono presentare dolore, bruciore o prurito nelle aree irradiate, particolarmente nelle lesioni del volto. Dopo il trattamento compaiono eritema,edema e talvolta croste che tuttavia regrediscono in pochi giorni.
Anche il trattamento delle verruche volgari palmoplantari risulta talvolta doloroso.
Esistono comunque alcune strategie per ovviare questo inconveniente: l’applicazione di acqua fredda, l’interruzione per brevi periodi dell’illuminazione rappresentano alcune soluzioni per eliminare o ridurre il dolore.
I pazienti sottoposti a TFDc per acne, fotoringiovanimento o epilazione riferiscono solitamente un lieve eritema e talvolta una minima desquamazione della durata di alcuni giorni. Non si verificano mai cicatrici o discromie ed i risultati estetici ottenuti sono eccellenti.
Prima che il paziente sia dimesso vengono impartite le istruzioni per le medicazioni domiciliari: sono consigliate creme idratanti ed emollienti, foto-protettori per qualche giorno. Il trattamento può essere ripetuto più volte, a distanza di 15 o più giorni, fino al conseguimento del risultato ottimale.
Il trattamento con TFDc si pone come valida alternativa alla chirurgia, alla distruzione delle lesioni con la crioterapia, LASER-terapia, diatermocoagulazione, all’utilizzo dei retinoidi sistemici nell’acne.
Vantaggi della TFDc
-
non è invasiva
-
è ben tollerata dai pazienti
-
non necessità dell’uso di anestetici
-
il danno tissutale è selettivo
-
non si hanno complicanze nel post-trattamento
-
non presenta tossicità sistemica
-
può essere ripetuta senza perdita di efficacia
-
può essere associata ad altre procedure terapeutiche
-
i risultati estetici sono eccellenti.
La TFDc è inoltre indicata per pazienti:
-
portatori di pacemakers
-
che rifiutano l’intervento chirurgico nel caso di lesioni tumorali
-
in terapia anticoagulante
-
che presentino reazioni avverse agli anestetici
-
con lesioni localizzate al volto o al collo ed in sedi esteticamente importanti
-
con lesioni multiple
-
anche nei bambini.
“La speranza è che questa terapia sia utilizzata da medici specialisti esperti tutte le volte che si presenti la necessità, nei casi in cui le altre terapie non siano utilizzabili o che questa risulti dare migliori risultati, anche estetici, considerando la sua non invasività e tollerabilità”
Pietro Cappugi
Bibliografia
-
Cappugi P., Rossi R., Mavilia L., Campolmi P. Terapia fotodinamica nella pratica clinica. See 2005, Firenze
-
Rossi R., Mavilia L, Campolmi P., Cappugi P. Terapia Fotodinamica con acido 5-aminolevulinico in dermatologia oncologica. Dermatologia ambulatoriale 2001; IX (4):12-23.
-
Monti M., Motta S. Manuale di terapia fotodinamica in dermatologia. Lampi di stampa 2005, Milano.
-
Comacchi C, Lotti T. Terapia fotodinamica e crema a base di eflornitina cloridrato: un efficace associazione nel trattamento dell’irsutismo. 45° Congresso nazionale ADOI. Loreto - Recanati 13-16 settembre 2006.
-
Comacchi C., Bini F., Cappugi P. La terapia fotodinamica. Il David 2009, Firenze.
-
Cappugi P., Corsi A., Bini F. terapia fotodinamica cutanea e ulcere degli arti inferiori. ISPLAD- 2° Congr. Int. Dermatol. Plast. Milano, 6-8 marzo 2008
-
Mori M., Mavilia L., Rossi R., Campolmi P., Cappugi P., Pimpinelli N. la terapia fotodinamica nel trattamento dei linfomi primitivi cutanei. G Ital Dermatol Venereol 2004
-
|



